بیماران مبتلا به دیابت در معرض افزایش خطر ابتلا به زخم پای دیابتی هستند، اما مطالعات نشان می دهد که غربالگری مناسب و اقدامات پیشگیرانه می تواند خطر زخم پا را با کمک افزایش آموزش به بیمار کاهش دهد. اقدامات پیشگیرانه و آموزش بیماران و مراقبان می تواند تاثیر زخم ها را بر جمعیت بیماران کاهش دهد. احتمالاً روزی با تلاش و آموزش کافی، زخم ها دیگر عامل اصلی قطع عضو اندام تحتانی نخواهند بود.
راهکارهای پیشگیری زخم دیابت
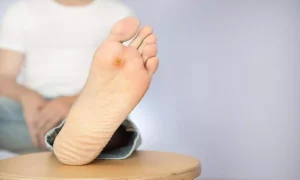
زخم پای دیابتی خمهای باز یا زخمهایی هستند که در اثر ترکیبی از عوامل ایجاد می شوند که شامل نوروپاتی (فقدان حس)، گردش خون ضعیف، بدشکلیهای پا، اصطکاک یا فشار، تروما و طول مدت دیابت با خطرات عارضه است. در 34 درصد از افراد مبتلا به دیابت رخ می دهد و تقریباً 14 تا 24 درصد از بیماران مبتلا به دیابت که دچار زخم پا می شوند نیاز به قطع عضو دارند.
علت زخم پای دیابتی: نوروپاتی، تروما و بیماری انسداد شریانی
زخم پای دیابتی، زخمهای پوستی بافت نرمی هستند که اندام تحتانی را تحت تأثیر قرار می دهند و ناشی از سه گانه نوروپاتی حسی، تروما، و در بسیاری از بیماران، بیماری انسداد شریانی هستند. زخمهای عفونی به دلیل دیابت به کندی بهبود می یابند، بنابراین خطر مزمن شدن زخم و عفونت افزایش می یابد.
یکی از شایع ترین علل نوروپاتی دیابت است، اما سایر شرایط و رویدادهایی که منجر به نوروپاتی می شوند عبارتند از:
- مشکلات متابولیک
- صدمات
- علل ارثی
- قرار گرفتن در معرض سموم
(راهکارهای پیشگیری زخم دیابت)
نوروپاتی:
حس ایجاد شده توسط نوروپاتی، بیماران را در برابر تاول ها، بریدگی ها یا زخم هایی آسیب پذیر می کند که در زمان بروز احساس نمی شوند. عدم توجه به این زخم ها و عدم مراقبت مناسب می تواند منجر به عفونت در صورت عدم درمان زخم پای دیابتی شود. می توانند یک علت چند عاملی با عوامل کمک کننده داشته باشند که عبارتند از:
- کنترل ضعیف قند خون
- بدشکلی های پا
- پینه
- مراقبت نادرست از پا
- کفش نامناسب
- نوروپاتی
- گردش ضعیف
- پوست خشک
بیماران و مراقبان باید از علائم زخم دیابتی آگاه باشند که شامل تحریک یا تورم در اطراف زخم، ترشحات یا احساس گرما در نزدیکی ناحیه آسیب دیده است. هر گونه بافت قهوه ای یا سیاه رنگ موجود در اطراف زخم می تواند مشکلات جدی ایجاد کند. این بافت تغییر رنگ به نام اسکار شناخته می شود و یکی از شایع ترین علائم پای دیابتی است.
اصول اصلی پیشگیری از زخم پای دیابتی چیست؟
میزان عود بیماران مبتلا به زخم پای دیابتی آسیب زیادی پس از بهبود زخم اولیه دارد. تقریباً 40% بیماران در عرض 1 سال پس از بهبود زخم، تقریبا 60% در عرض 3 سال و 65% در عرض 5 سال عود می کنند. با توجه به شیوع این عوارض، پیشگیری موثرتر از درمان است. برای جلوگیری از زخم پای دیابتی، بیماران و ارائه دهندگان مراقبت های بهداشتی باید خود را با اصول اصلی پیشگیری از زخم آشنا کنند.
(راهکارهای پیشگیری زخم دیابت)
نحوه اجرای کنترل قند خون در بیماران مبتلا به زخم پای دیابتی:
بیماران دیابتی باید سطح گلوکز خون خود را از همان مراحل اولیه دیابت کنترل کنند. این مدیریت دقیق یکی از روش هایی است که به پیشگیری از نوروپاتی دیابتی کمک می کند. این می تواند خطر آسیب عصبی را تا بیش از 50٪ کاهش دهد زیرا سطوح بالای گلوکز گردش خون را مختل می کند و اختلال در گردش خون یکی از دلایل اصلی نوروپاتی است.
مطالعات اخیر نشان داد که میزان بهبود زخم زمانی که هموگلوبین بین 7.0 تا 8.0 درصد در طول درمان کنترل می شد، بیشتر از زمانی بود که HbA1c کم تر از 7.0 درصد کنترل می شد. کاهش 57 درصدی در بروز نوروپاتی بالینی در بیمارانی که سطح گلوکز خون خود را با بررسی دقیق در مقایسه با درمان مرسوم گلیسمی کنترل کردند.
نحوه مشارکت بیماران و مراقبان در مراقبت از زخم پای دیابتی: بررسی پا و آموزش
هوشیاری در مراقبت صحیح از پا و رژیم چک های منظم پا، چه توسط بیمار یا یک مراقب، گام های حیاتی برای جلوگیری از زخم پای دیابتی و آسیب های ناشناخته پا هستند. با فشاری که COVID-19 بر کارکنان بیمارستان وارد کرده است، مشارکت بیماران و مراقبان در پیشگیری از زخم پای دیابتی، در صورت امکان، مهم است. در زیر لیستی از درمان ها و مراقبت هایی است که می تواند توسط بیمار یا مراقب انجام شود:
- هر روز پاها را برای هر گونه تغییر چک کنید. بیماران می توانند از آینه برای بررسی خود استفاده کنند.
- برای جلوگیری از رشد ناخن ها و عفونت، ناخن های پا را صاف کوتاه کنید.
- روزانه پاها را با آب ولرم بشویید. پاها را به طور کامل خشک کنید، و یک لوسیون به بالا و پایین پاها اضافه کنید. با این حال، هرگز لوسیون را در بین انگشتان پا، جایی که باکتری ها پناه می گیرند، نزنید.
- بیماران دیابتی یا مراقبین باید در مورد پیشگیری از آسیب احتمالی پا آموزش ببینند و بتوانند بدون از دست دادن زمان قبل از ارجاع به متخصصان مناسب، علائم اولیه را تشخیص دهند. یادگیری فرآیندهای اصلاحی و اقداماتی که باید در هنگام بروز مشکلات انجام داد به بیماران امکان می دهد بیماری خود را بهتر مدیریت کنند.
- بیماران مبتلا به دیابت باید بتوانند عوارض احتمالی را تشخیص دهند و روابط بین کنترل قند خون، شیوه زندگی و مشکلات پا و همچنین پیامدهای از دست دادن حس محافظتی را درک کنند.
کفش چگونه می تواند از زخم پای دیابتی جلوگیری کند؟
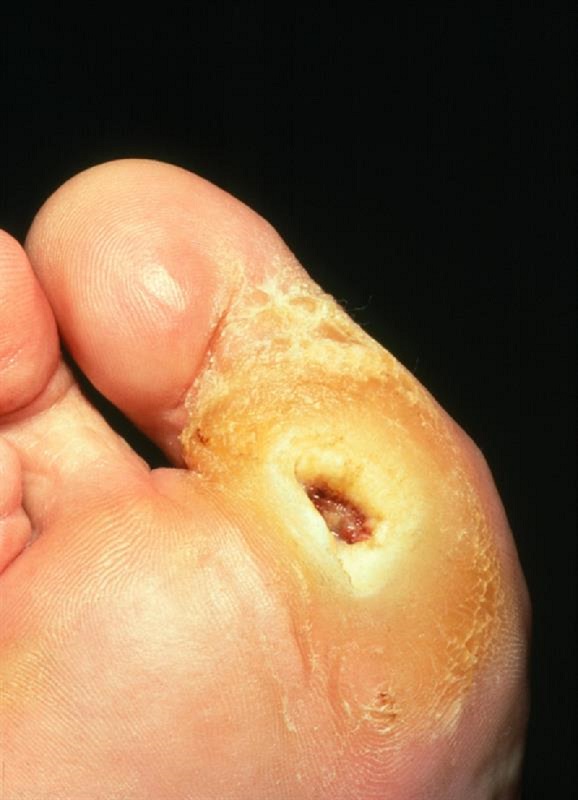
همانطور که بحث شد، نوروپاتی توانایی اعصاب را برای التیام و احساس آسیب به پاها کاهش می دهد. این بدان معناست که صدمات احساس نمی شود و بنابراین به آن ها رسیدگی نمی شود. اغلب، زخمها می توانند بدون اطلاع بیماران یا پزشکان به زخم مزمن تبدیل شوند.
کفش های دیابتی برای محافظت از پا در برابر نیروهایی که می توانند باعث ایجاد زخم و احتمالاً عفونی شدن آن شوند، طراحی شده اند. این کفش ها از شرایط خطرناک و تهدید کننده زندگی از جمله قطع عضو جلوگیری می کند. بیماران دیابتی هرگز نباید پابرهنه بروند و همیشه باید کفش های خود را از نظر سنگریزه های ریز یا هر چیزی که می تواند پاهایشان را ببرد بررسی کنند.
چرا معاینه پا برای پیشگیری و مراقبت از زخم پای دیابتی مهم است؟
معاینات سالانه پا به ارائه دهندگان، متخصصین پا و/ یا پزشکان اجازه می دهد تا به مسائلی که می تواند از ناراحتی پای دیابتی جلوگیری کند، رسیدگی کنند. متخصصان مراقبت از زخم باید به مسائل زیر توجه کنند:
- بیماران را تشویق کنید تا روزانه پاهای خود را بررسی کنند و در مورد هر گونه آسیب، زخم یا مشکل جدید یا قبلی در پاهای خود صحبت کنند.
- کفش های بیماران را از نظر تناسب بررسی کنید و در صورت نیاز از آنها بخواهید کفش های طبی سفارش دهند تا از ایجاد تاول، پینه و زخم جلوگیری شود.
- رفع مشکلات پوستی پا از جمله ترک خوردگی، تاول، پینه و زخم
- عفونت های قارچی و ترک یا شکاف در ناخن های پا را بررسی کنید
- از تصویربرداری اولتراسوند داپلر برای مشاهده میزان جریان خون در پای بیمار استفاده کنید.

(راهکارهای پیشگیری زخم دیابت)
چه روش های تخلیه برای پیشگیری و مراقبت از زخم پای دیابتی وجود دارد؟
هنگام درمان زخم پای دیابتی، از تخلیه برای کاهش فشار در مناطقی که فشار زیادی روی پا وجود دارد با استفاده از تکنیک های مختلف استفاده می شود. با توجه به ناهنجاری های ساختاری پا و وجود نوروپاتی، توزیع مجدد فشار ثابت کف پا در مدیریت زخم ها از اهمیت بالایی برخوردار است.